Hormonální stimulace vaječníků je klíčovým krokem v procesu asistované reprodukce. Pro užití u konkrétní pacientky jsou léky schvalovány zdravotní pojišťovnou. Na trhu existují dva hlavní typy léků: léky vyráběné z moči klimakterických žen, které jsou cenově dostupnější a plně hrazené z veřejného zdravotního pojištění, a synteticky vyráběné hormonální látky, které jsou částečně hrazené pojišťovnou. Doplatek za tyto léky na jeden IVF cyklus se pohybuje přibližně kolem 3 000 - 5 000 Kč.
Zdravotní pojišťovny obvykle schvalují na jeden IVF cyklus 2250 IU (mezinárodních jednotek) účinné látky léku. Pokud je však odpověď vaječníků nižší a spotřeba léku vyšší, je nutné doplatek pokrýt z vlastních prostředků.
Proces odběru vajíček
Odběr vajíček je minimálně invazivní operační výkon, při kterém je z folikulů na vaječnících odsátá tekutina obsahující vajíčka. Tento zákrok se provádí ambulantně a v anestezii. Počet ovariálních folikulů a získaných vajíček je individuální a závisí na reakci tkáně vaječníků. Po dvou hodinách klidu na lůžku může pacientka v doprovodu odejít domů. Mezi možné vedlejší účinky zákroku patří špinění a mírné bolesti v podbřišku.
Příprava děložní sliznice a navození ovulace
Večer v den odběru vajíček nebo následující ráno je obvykle zahájeno užívání léku, který připravuje děložní sliznici na uhnízdění embryí. Tímto lékem je progesteron (např. Utrogestan), který lze zavádět do pochvy nebo užívat ve formě tablet.
Lékař na základě výsledků vyšetření navrhne optimální léčbu individuálně pro každý pár. Období ovulace se může zjišťovat samovyšetřením pomocí močových testů, nebo lékař stanoví přesný termín ovulace pomocí ultrazvukového vyšetření. Následně je ovulace navozena jednorázovou hormonální injekcí s doporučením nechráněného pohlavního styku.
Metody asistované reprodukce
Inseminace
Inseminace se využívá u párů, kde žena ovuluje spontánně v přirozeném menstruačním cyklu, nebo u párů s poruchami ovulace, kdy je inseminace prováděna po indukci (vyvolání ovulace léky). Tato metoda je vhodná i pro páry s prokázanými protilátkami proti spermiím u ženy, které představují překážku v cestě děložním hrdlem (imunologická příčina neplodnosti). Výkon probíhá ambulantně a spermie se před výkonem zpracovávají v andrologické laboratoři.
Nativní cyklus IVF
Nativní cyklus IVF je metoda, při které se nepodávají žádné hormonální stimulační léky. Sleduje se přirozený růst jednoho folikulu na vaječníku a při jeho dostatečné velikosti se provede jeho punkce. Tento přístup volí ženy, které z různých důvodů nechtějí podstoupit hormonální stimulaci.
Minimální stimulace vaječníků
Minimální stimulace vaječníků je určena pro ženy, které preferují šetrnější přístup než klasickou stimulaci IVF, nebo když žena již vyčerpala úhradu IVF ze zdravotního pojištění. Ke stimulaci se využívají nízké dávky hormonálních preparátů, což obvykle vede k zisku menšího počtu vajíček. Oplodnění vajíček probíhá nejčastěji metodou ICSI nebo PICSI. Nižší dávky hormonů snižují riziko hyperstimulace vaječníků (OHSS).
Řízená ovariální stimulace pro IVF/ICSI
Cyklus IVF se zahajuje řízenou ovariální stimulací, která spočívá v užívání vyšších dávek hormonů stimulujících vaječníky k dozrání většího počtu vajíček. Tyto hormony podněcují vývoj folikulů, čímž se zvyšuje počet dozrávajících vajíček, včetně těch, která by v přirozeném cyklu zanikla. Náklady na tyto léky mohou dosahovat až 25 000 Kč, přičemž část hradí zdravotní pojišťovna.
Stimulační léky se začínají podávat 2. až 3. den menstruačního cyklu. Lékař sestavuje stimulační plán individuálně pro každou ženu a poskytuje školení o správné aplikaci léků. Proces hormonální stimulace injekcemi trvá obvykle 8-14 dní, během nichž lékař pravidelně sleduje růst folikulů pomocí ultrazvuku.
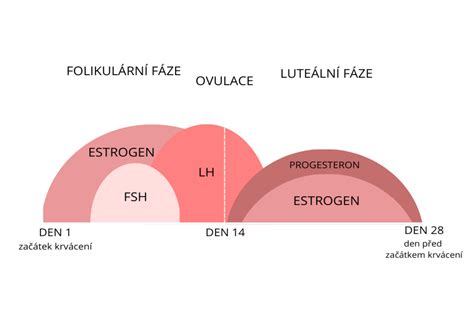
Folikulostimulační a luteinizační hormony jsou klíčové pro vývoj folikulů a dozrávání vajíček. Hlavní rozdíl mezi přirozenou ovulací (jedno vajíčko) a ovulací po hormonální stimulaci (často 8-20 vajíček) spočívá právě v počtu získaných vajíček.
Punkce vaječníků a odběr vajíček
Když folikuly dosáhnou dostatečné velikosti, stimulace je ukončena punkcí vaječníků a odběrem vajíček. Punkce je krátký operační výkon prováděný v celkové anestezii. Lékař speciální tenkou jehlou odebírá tekutinu z folikulů přes stěnu poševní. V laboratoři jsou následně ve folikulární tekutině vyhledány oocyty (nezralá vajíčka).
Odběr a zpracování spermatu
V den punkce se dostaví i partner k odběru vzorku spermatu, který je rovněž zpracován v laboratoři. Před odběrem se doporučuje 2-3 dny sexuální abstinence pro zajištění co nejkvalitnějšího vzorku.
Oplodnění vajíček
Po zpracování spermií dochází ještě v den punkce k oplodnění oocytů. Používají se různé metody:
- Klasické mimotělní oplodnění (IVF): Využívá se u párů s dostatečným počtem spermií u muže a bez imunologického faktoru neplodnosti. K oocytům se přidají pročištěné spermie partnera, které samy proniknou do vajíčka. Po 18-20 hodinách se kontroluje, zda k oplodnění došlo (přítomnost dvou prvojader v cytoplazmě vajíčka).
- ICSI (Intracytoplazmatická injekce spermie): Metoda, kdy embryolog vybere jednu spermii na základě její pohyblivosti a morfologie a pomocí mikromanipulace ji vstříkne přímo do vajíčka.
- PICSI (Physiological ICSI): Modifikace ICSI, kde je výběr spermie založen na její schopnosti navázat se na látku hyaluronan, která obklopuje vajíčko.
- ICSI/PICSI s použitím mikrofluidního čipu: Moderní a šetrná metoda zpracování spermií, která napodobuje přirozený výběr v prostředí vejcovodů. Vytříděné spermie mají lepší kvalitu, morfologii, životaschopnost a pohyblivost.
Získání spermií při jejich absenci
V případě, že se ve vzorku ejakulátu nepodaří spermie nalézt, je možné je získat operativně přímo z varlat a nadvarlat:
- MESA (Microsurgical Epididymal Sperm Aspiration): Mikrochirurgické odsátí tekutiny z kanálků nadvarlete.
- MESE (Microsurgical Epididymal Sperm Extraction): Mikrochirurgické odebrání drobného kousku tkáně nadvarlete.
- TESE (Testicular Sperm Extraction): Odebrání malého vzorku tkáně z varlete pro extrakci spermií.
Kultivace a transfer embryí
Kultivace embryí
Úspěšně oplozená vajíčka (embrya) jsou kultivována ve speciálních médiích v inkubátorech, které zajišťují stabilní podmínky napodobující prostředí dělohy. Kultivace trvá 2-6 dní, poté následuje embryotransfer. Součástí úhrady zdravotní pojišťovnou je dvoudenní kultivace. Prodloužená kultivace (3-6 dní) umožňuje rozlišit nejkvalitnější embrya s největším potenciálem implantace, čímž se zvyšuje pravděpodobnost otěhotnění.
Kontinuální sledování embryí pomocí speciální kamery a tvorba videa z dělení buněk umožňuje nerušené sledování vývoje embryí po celých 24 hodin denně.
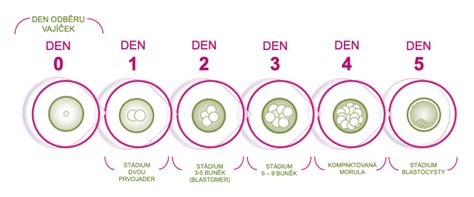
Embryotransfer
Transfer embryí do dělohy se provádí zpravidla 3. nebo 5. den kultivace. Rozhodnutí o vhodném dni závisí na počtu a kvalitě embryí. Standardně se provádí transfer jednoho nejkvalitnějšího embrya. Samotný transfer je rychlý, nebolestivý výkon prováděný bez celkové anestezie, kdy lékař zavádí embryo pomocí tenkého katetru do dělohy pod přímou ultrazvukovou kontrolou.
Zona pellucida (obálka embrya) může někdy představovat překážku v implantaci, pokud je příliš silná nebo pevná.
Kryokonzervace a vitrifikace
Kryokonzervace je metoda mražení reprodukčních buněk a embryí v tekutém dusíku (-196 °C) pro následné použití. Vitrifikace je moderní a šetrnější technika kryokonzervace využívající vysoce koncentrované roztoky kryoprotektiv a prudké podchlazení buněk.
- Kryokonzervace spermatu: Doporučuje se před léčbou některými léky nebo zářením, nebo jako prevence znemožnění přirozeného početí v důsledku onemocnění či úrazu.
- Vitrifikace vajíček: Umožňuje uchování vajíček pro pozdější IVF, například v případě onkologické léčby nebo hrozícího ovariálního selhání.
- Vitrifikace embryí: Provádí se, pokud je k dispozici více kvalitních embryí, nebo pokud není embryotransfer v daném cyklu vhodný ze zdravotních důvodů.
Kryoembryotransfer
Kryoembryotransfer (přenos rozmražených embryí) lze provádět v nativním cyklu (sledování přirozeného cyklu ženy) nebo v cyklu se substitucí (hormonální příprava děložní sliznice). Úspěšnost transferu zamražených-rozmražených embryí je srovnatelná s přenosem čerstvých embryí, s výhodou absence nutnosti opakované hormonální stimulace a odběru vajíček.
Den transferu závisí na stádiu, ve kterém byla embrya mražena. Blastocysty se transferují v den rozmražení, zatímco časnější stadia embryí se dále kultivují a transferují 1., 3. nebo 4. den po rozmražení.
Preimplantační genetické testování (PGT)
Preimplantační genetické testování (PGT) umožňuje testovat genetické vlastnosti embryí před jejich zavedením do dělohy. Součástí je biopsie buněk embrya, které jsou následně vyšetřeny v genetické laboratoři. K přenosu do dělohy jsou vybírána pouze embrya s normálním genetickým nálezem, což zvyšuje pravděpodobnost úspěšného těhotenství.
Individuální stimulační protokoly a moderní přístupy
Protokoly ovariální stimulace jsou sestavovány individuálně s ohledem na diagnózu, ovariální rezervu, věk, riziko PCOS, přidružená onemocnění a cíl konkrétního cyklu. Mezi typické léky patří letrozol nebo klomifen při poruchách ovulace a gonadotropiny, GnRH-antagonisté nebo GnRH-agonisté v protokolech IVF a ICSI.
Ultrazvukové vyšetření a krevní testy jsou základem bezpečnosti léčby, umožňují úpravu dávky, načasování triggeru a případně celého plánu. Nejdůležitějším rizikem je syndrom ovariální hyperstimulace (OHSS), jehož riziko se moderní protokoly snaží snižovat.
Doporučení ESHRE 2025 pro ovariální stimulaci
V běžné řeči se téměř každé hormonálně řízené dozrávání folikulů označuje jako ovariální stimulace. Medicínsky je tento pojem přesnější. Pokud k ovulaci nedochází spolehlivě, mluví se často o indukci ovulace. Pokud je cílem získat více vajíček k punkci, jde o kontrolovanou ovariální stimulaci v rámci asistované reprodukce.
Kdy může mít stimulace smysl: Stimulace je vhodná při chybějící nebo velmi vzácné ovulaci, nebo když je v léčbě neplodnosti potřeba získat více vajíček. Typické situace zahrnují PCOS, nepravidelné cykly, anovulaci po vysazení hormonální antikoncepce, cykly IUI s opatrným vedením růstu folikulů, nebo cykly IVF a ICSI s plánovaným odběrem vajíček.
Kdo potřebuje nejprve pečlivé vyšetření: Před stimulací je nutné objasnit příčinu dosavadní neplodnosti. Doporučuje se systematická diagnostika, která může zahrnovat potvrzení poruchy ovulace, zhodnocení mužského faktoru a v případě potřeby vyšetření vejcovodů nebo děložní dutiny.
Tři nejčastější cíle stimulace:
- Vyvolat ovulaci: U anovulačních nebo nepravidelných cyklů je cílem získat jeden dominantní folikul.
- Podpořit IUI s malým počtem zralých folikulů: U IUI se stimuluje opatrně, aby se minimalizovalo riziko vícečetného těhotenství.
- Získat více vajíček pro IVF nebo ICSI: Cílem je maximalizovat počet zralých vajíček pro vyšší šanci na úspěšné oplodnění a vývoj embrya.
Léky používané při stimulaci
- Tablety (Letrozol, Klomifen): Často se používají při poruchách ovulace. Letrozol je mezinárodně považován za preferovanou první volbu u anovulační infertility spojené s PCOS. Klomifen zůstává důležitou možností.
- Metformin: Může mít u PCOS doplňkovou roli podle metabolického profilu nebo rezistence na klomifen.
- Gonadotropiny (injekce): Umožňují jemnější řízení cyklu, ale vyžadují těsnější kontrolu.
- GnRH-antagonisté a agonisté: Používají se v cyklech IVF a ICSI k prevenci předčasné ovulace.
Náklady na stimulační léky se mohou pohybovat až do výše 25 000 Kč, přičemž část hradí zdravotní pojišťovna.
Příprava před začátkem cyklu
Před zahájením stimulace se provádí anamnéza, aktuální ultrazvuk, hormonální vyšetření a případně další laboratorní testy. Důležitá je příprava u žen s PCOS, předchozí hyperstimulací, velmi vysokou ovariální rezervou nebo známým trombotickým rizikem. V praxi jsou klíčové i praktické otázky týkající se aplikace injekcí, načasování triggeru a dostupnosti kliniky.
Průběh stimulačního cyklu
Cyklus obvykle začíná 2. až 3. den menstruačního cyklu. Po několika dnech následuje první ultrazvuková kontrola, případně doplněná hormonálními testy. Dávka léků se může upravovat, stejně jako může být zahájen antagonista. Po dosažení optimální velikosti folikulů se aplikuje trigger (injekce na finální dozrání vajíček). U IUI následuje inseminace, u IVF nebo ICSI punkce a laboratorní fáze.
Ultrazvuk a krevní testy jsou klíčové pro monitorování růstu folikulů, jejich velikosti a rozložení. V některých případech se sleduje i hladina estradiolu a dalších hormonů.
Běžné potíže během stimulace
Během stimulace se mohou vyskytnout potíže jako tlak v podbřišku, nafouknutí, pocit plnosti v břiše, únava, napětí v prsou, podráždění v místě vpichu nebo emoční zátěž. Tyto příznaky jsou často očekávané a neznamenají nutně nebezpečí.
- Lehký až střední tlak v pánvi
- Větší pocit plnosti břicha ke konci cyklu
- Napětí v prsou
- Drobné modřiny nebo pálení v místě injekce
- Větší únava nebo nižší zátěžová tolerance
Důležité je rozlišovat mezi běžnými potížemi a varovnými příznaky.
Syndrom ovariální hyperstimulace (OHSS)
Syndrom ovariální hyperstimulace (OHSS) je nejzávažnější komplikací stimulace. Projevuje se bolestí v podbřišku, zvětšením vaječníků, tvorbou volné tekutiny v břišní dutině, nevolností, zvracením, průjmem nebo oběhovými potížemi. Zvýšené riziko OHSS je u žen s vysokou ovariální rezervou, PCOS a silnou odpovědí na léčbu.
Moderní protokoly se zaměřují na prevenci OHSS prostřednictvím správného výběru pacientek, dávkování léků, antagonistických protokolů a případného odložení čerstvého transferu.
Varovné příznaky
Okamžitě vyhledat lékařskou pomoc je nutné při silné nebo zhoršující se bolesti břicha, rychlém nárůstu hmotnosti, nápadném zvětšení obvodu břicha, dušnosti, přetrvávající nevolnosti se zvracením, oběhových potížích nebo velmi malém množství moči. Tyto příznaky mohou signalizovat OHSS nebo jiný závažný stav.
Omezení, odložení nebo zrušení cyklu
Cyklus může být omezen, odložen nebo zrušen z medicínských důvodů, například při příliš silné odpovědi vaječníků (zvýšené riziko OHSS nebo vícečetného těhotenství u IUI) nebo naopak při velmi slabé odpovědi. Zrušený cyklus nemusí znamenat ztrátu, ale důležitou informaci pro další, lépe přizpůsobený pokus.
Co se děje po triggeru
Po aplikaci triggeru se načasuje inseminace (u IUI) nebo punkce vajíček (u IVF/ICSI). Následně laboratoř zhodnotí zralost vajíček, úspěšnost oplodnění a další vývoj embryí.
Co stimulace nedokáže vyřešit
Stimulace podporuje růst folikulů, ale nezaručí kvalitu každého vajíčka. Neřeší těžký mužský faktor, neprůchodnost vejcovodů nebo věkem podmíněný pokles kvality vajíček. Celkovou šanci na otěhotnění ovlivňuje řada dalších faktorů, včetně věku, kvality spermií, vývoje embryí a stavu děložní sliznice.
Běžný život během léčby
Během stimulace je důležité pravidelně aplikovat léky, dodržovat termíny kontrol a nepřidávat nové léky bez konzultace s lékařem. Intenzivní sport, skákání nebo velká zátěž by měly být omezeny. Doporučuje se dostatečný příjem tekutin a vnímavost k signálům vlastního těla.
PCOS a ovariální stimulace
U žen s PCOS je ovariální stimulace častá, ale vyžaduje obzvlášť přesné vedení kvůli zvýšenému riziku nadměrné odpovědi. Letrozol je často preferován před klomifenem nebo samotným metformin. V případě nedostatečné odpovědi na perorální léčbu lze použít gonadotropiny s opatrnou úvodní dávkou a těsným monitoringem.
Mýty a fakta o ovariální stimulaci
- Mýtus: Více vajíček je vždy lepší. Fakt: Rozhodující je, zda odpověď odpovídá cíli cyklu a individuálnímu riziku.
- Mýtus: Když mám hodně vedlejších účinků, stimulace funguje obzvlášť dobře. Fakt: Potíže vypovídají jen málo o skutečné kvalitě cyklu.
- Mýtus: U IUI je ideální, když ovuluje více folikulů. Fakt: Příliš mnoho folikulů může právě u IUI učinit cyklus medicínsky problematickým.
- Mýtus: Zrušený cyklus znamená, že se všechno pokazilo. Fakt: Často jde o vědomé bezpečnostní rozhodnutí nebo důležitou informaci pro další protokol.
- Mýtus: Metformin automaticky patří ke každému PCOS. Fakt: Může být užitečný, ale není standardem v každé situaci.
- Mýtus: Když ultrazvuk vypadá dobře, těhotenství je téměř jisté. Fakt: Mezi růstem folikulů a těhotenstvím je ještě několik dalších kroků.
Další kroky po neúspěšném cyklu
Pokud cyklus nevedl k cíli, je důležitá klidná zpětná konzultace s lékařem. Je třeba zhodnotit vhodnost dávky, načasování triggeru, počet folikulů a případně zvážit jinou metodu nebo úpravu protokolu pro další pokus.
Dobrá ovariální stimulace není honbou za co nejvyššími čísly, ale kontrolovanou léčbou s jasným cílem, těsným dohledem a poctivým vyhodnocením rizik.